Реформа здравоохранения – архиважная инициатива президента, которую сейчас на всех уровнях пытаются осмыслить. Именно осмыслить и принять правильные решения о том, как, что, где нужно реформировать.
Реформировать, чтобы система здравоохранения обеспечивала равный доступ населения (городского, сельского, с разным достатком) к качественным медицинским услугам (сейчас этого нет, принципы Конституции не работают). Чтобы искоренить такое явление, как неудовлетворительное качество услуг (продолжительность жизни населения Украины составляет всего 68,2 года, что в среднем на 10 лет ниже, чем в странах ЕС. Не последнее место здесь также занимает низкий уровень профилактики заболеваний и сравнительно небольшая доля первичной медико-санитарной помощи).
Разработчики реформы также планируют пересмотреть финансирование системы здравоохранения, чтобы деньги, выделяемые на содержание больниц, тратились с умом, врачи получали достойную зарплату за свой труд, а с пациентов сняли чрезмерное бремя личных расходов на услуги здравоохранения (из кармана потребителя на оплату медицинских услуг идет почти половина от необходимых средств). Из бюджета здравоохранение Украины финансировалось в последнее десятилетие в пределах 2,3–3,6 % ВВП. Почти 90% стоимости лекарств для стационарного лечения покрывается за счет больного. Зарплата медперсонала почти вдвое ниже, чем в промышленности, в 5–10 раз ниже, чем в странах Центральной и Восточной Европы и СНГ).
 Разбираться с тем, как идет реформа в Донецкой области, журналисту «Жизни» помогала первый заместитель начальника главного управления здравоохранения Донецкой областной государственной администрации Тамара Цыганок:
Разбираться с тем, как идет реформа в Донецкой области, журналисту «Жизни» помогала первый заместитель начальника главного управления здравоохранения Донецкой областной государственной администрации Тамара Цыганок: «Цель реформы – улучшение качества оказания медицинской помощи и ее доступности. Задач у нас, как у пилотного региона, много, прежде всего – это апробировать новую модель в регионе, выявить риски, которые возможны, и сделать это до того, как механизм заработает».
Реформа медицинской отрасли предусматривает как структурно-организационное разграничение уровней предоставления медицинской помощи, так и их финансово-экономическое обеспечение. Модель реформирования здравоохранения будет отрабатываться в пилотных регионах – Донецкой, Днепропетровской, Винницкой областях и городе Киеве – в течение трех лет.
Кроме того, и врачи, и управленцы отмечают, что стопроцентный результат по внедрению реформы возможен только при содействии местных властей, особенно в плане решения инфраструктурных и логистических проблем. Отдельно предстоит решить вопрос привлечения молодых специалистов.
Проект реформирования здравоохранения насчитывает множество пунктов. Однако самыми важными среди них на сегодняшний день являются два, вызвавших в обществе массу кривотолков и недоверия. Первое – это как будет работать служба скорой помощи, и второе – куда и к кому обращаться пациенту за первой помощью – в поликлинику, к семейному врачу, в крупный медицинский центр?
Первый уровень оказания медицинской помощи
Первичная медико-санитарная помощь сейчас оказывается участковыми врачами: терапевтами, педиатрами и врачами общей практики – семейной медицины. Именно на этих специалистов возложена основная ответственность за правильно поставленный диагноз и адекватное лечение пациента либо его дальнейшее направление к специалистам узкого профиля.
Парадокс состоит в том, что важнейшее звено медицины сейчас финансируется по остаточному принципу, то есть из всего финансирования получает то, что осталось, – меньше 20%.
Население становится все более больным, распространенность заболеваний растет, уровень смертности – существенно превышет средние показатели в европейских странах. Уровнем медицинской помощи не удовлетворен ни один из участников процесса, ни население, ни медработники. Одни – потому что не получают нормального медицинского обеспечения, другие – потому что работают в неудовлетворительных условиях, на устаревшем оборудовании и за низкую зарплату.
Что предлагает реформа?
Амбулатории (ФАПы), структурные подразделения, существовавшие в составе больниц (детская консультация, терапевтическое поликлиническое отделение), отделяются и объединяются в юридическое лицо, которое будет называться Центр первичной медико-санитарной помощи. Эти центры будут финансироваться из местных бюджетов и полностью находиться в ведении органов местной власти. 52 центра уже создано.
Т. Цыганок: «С одной стороны, мы имеем ситуацию с недостаточным финансированием здравоохранения, с другой – нерациональное расходование средств, то есть та система, которая на сегодняшний день существует в плане финансирования, как медицинских учреждений, так и оплаты труда медработников, несовершенна. У врачей нет стимулов, кроме моральных, работать. Но и эти стимулы есть не у всех. Основной принцип реформы – изменить принцип финансирования, предусматривающий, что 70 процентов средств идет на зарплату, 10 – на оплату услуг ЖКХ. Остальное – на медикаменты и питание. О ремонтах и развитии, приобретении оборудования речь не идет. Обновление материальной базы осуществляется в основном за счет спонсорской помощи, кое-где – за счет выделения целевых средств из местных бюджетов».
Каждый город для себя решает, каким будет их центр, каким будет штат специалистов и т.д. Уровень финансирования, который пойдет на первичный уровень, – это 34,8% от всего объема.
Предполагается экономия на административной части в пользу лечебной. Планируется из госбюджета помощь на обновление материально-технического состояния амбулаторий: собраны заявки с каждого центра по оборудованию и транспорту. На эти цели в госбюджете запланирована субвенция областному бюджету на 2012 год в объеме 95 миллионов гривен.
Экстренная медицинская помощь
Т. Цыганок: «Скорая помощь сегодня отстает от современных требований. Каждая машина «скорой помощи» функционирует на своей территории, не имеет законодательных возможностей выехать на вызов в соседний район, даже если добираться до места меньше километра».
С 1 января 2012 года экстренная медицинская помощь перейдет на областной бюджет. Служба скорой медицинской помощи станет компонентом системы экстренной медицинской помощи.
Реформой предусмотрено объединить скорую помощь на едином бюджете, под единой координацией (единый центр управления, навигатор на каждом авто), сделать бригады более мобильными (ужесточается время прибытия на вызов, по городу – 10 минут, по району – 20). Предусмотрено обновление санитарного транспорта. В нынешнем году ожидается субвенция из государственного бюджета на приобретение санитарного транспорта для скорой помощи – 70 млн. грн. Это около 50 машин класса В (обычная «скорая помощь», оснащенная всем необходимым, в том числе и полным комплектом медикаментов) и 20 машин класса С (реанимобиль). В следующем году на покупку автомобилей предусматривается еще 38 млн. грн. К «Станциям скорой помощи» добавятся 50 пунктов базирования бригад.
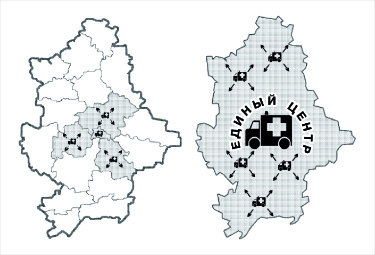
Госпитальные округа
Это функциональные объединения нескольких существующих административных единиц, в которых будут создаваться 4 вида лечебных учреждений.
1 вид – больница интенсивного лечения, на которую возлагается основная нагрузка и в которой будут основные профили стационарных отделений: хирургия, терапия, кардиология и т.п.
2 вид – больница планового лечения, где будет оказываться помощь больным с обострением хронических заболеваний.
3 вид – больницы реабилитационного лечения.
4 вид – хосписы, уход за неизлечимо больными.
Т. Цыганок: «Цель – улучшить доступность населения к медицинским услугам и в то же время убрать балласт – неработающие койки, площади лечебных учреждений, которых на сегодня достаточно много. Наша задача – привести в соответствие объем медицинских услуг к потребности населения. Чтобы не было видимости медицинской помощи. Не сократить больницы там, где они нужны, а сократить ненужные койки и площади, которые не работают».
Продолжение темы в ближайших номерах
Жанна Лавриненко